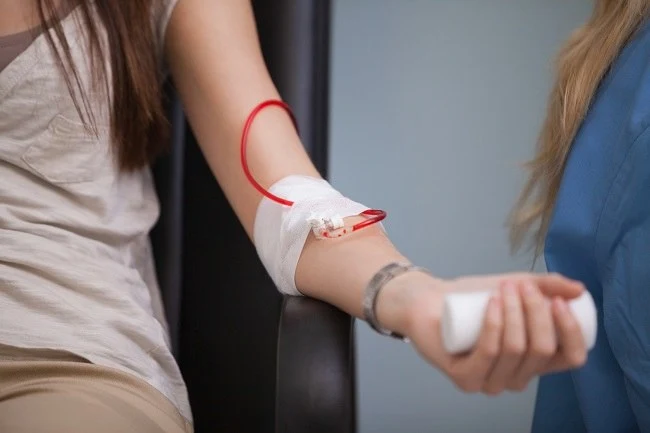
Bayangkan seorang anak yang sejak usia dua tahun sudah harus bolak-balik rumah sakit setiap dua
minggu sekali. Bukan karena luka, bukan karena kecelakaan, tetapi karena darahnya tidak mampu
mengangkut oksigen dengan baik. Bayangkan tubuh mungil itu ditusuk jarum, duduk diam di ruang
transfusi, sementara teman sebayanya bermain bebas di luar sana. Inilah kenyataan hidup dari ribuan
anak penderita thalassaemia mayor di Indonesia—suara mereka nyaris tak terdengar, bahkan di hari
yang seharusnya memperingati perjuangan mereka: Hari Thalassaemia Internasional, 8 Mei.
Menurut data dari Kementerian Kesehatan RI tahun 2022, diperkirakan terdapat lebih dari 10.000
penderita thalassaemia mayor yang tercatat secara resmi di Indonesia. Angka sebenarnya
kemungkinan jauh lebih tinggi, karena banyak keluarga tidak melaporkan atau bahkan tidak
mengetahui diagnosa pasti anak mereka. Ironisnya, Indonesia termasuk negara dengan prevalensi
carrier thalassaemia yang tinggi, sekitar 3-10% dari populasi. Artinya, dari 100 orang, setidaknya 3
hingga 10 berpotensi melahirkan anak dengan thalassaemia mayor—jika menikah dengan sesama
carrier. Namun, seberapa sering kita mendengar kampanye nasional soal skrining genetik? Nyaris
tidak pernah.
Penyakit yang “Ditakdirkan” Tapi Bukan Tak Bisa Dicegah
Thalassaemia adalah penyakit kelainan darah bawaan yang diturunkan secara genetik. Penderitanya
tidak bisa memproduksi hemoglobin (Hb) secara normal, sehingga tubuh mereka kekurangan oksigen.
Thalassaemia mayor, bentuk paling parahnya, membuat penderitanya harus hidup tergantung pada
transfusi darah seumur hidup dan obat penurun zat besi (iron chelation). Jika tidak ditangani, zat besi
dari darah yang ditransfusi akan menumpuk di jantung, hati, dan organ vital lain—dan bisa
menyebabkan kematian dini.
Berbeda dengan penyakit menular, thalassaemia tidak bisa “dicegah” dengan pola hidup sehat atau
vaksinasi. Pencegahannya justru ada di hulu: edukasi dan skrining genetik. Jika dua orang carrier
menikah, kemungkinan anak mereka mengidap thalassaemia mayor adalah 25%. Maka, skrining
pranikah seharusnya menjadi kewajiban etis sekaligus moral. Tapi hari ini, bicara skrining genetik di
Indonesia masih dianggap “mewah”, tabu, atau bahkan tidak penting.
Donor Darah Saja Tak Cukup
Setiap kali Hari Thalassaemia Internasional datang, narasi yang paling banyak disuarakan biasanya
seputar donor darah. Ya, darah memang kebutuhan dasar pasien thalassaemia mayor. Tapi,
memposisikan mereka hanya sebagai “konsumen darah” adalah bentuk pengerdilan perjuangan
mereka. Mereka bukan sekadar tubuh yang menanti kantong-kantong darah, tapi manusia yang
bertahan dalam sistem kesehatan yang timpang, dalam masyarakat yang tidak paham penderitaannya.
Banyak pasien tidak hanya kesulitan mendapatkan darah yang cocok, tetapi juga tidak mampu
membeli obat iron chelator yang harganya bisa mencapai jutaan rupiah per bulan. Di beberapa
daerah, mereka harus menempuh ratusan kilometer hanya untuk transfusi. Di kota besar, rumah sakit
rujukan pun sering kewalahan menghadapi lonjakan pasien. Belum lagi masalah stigma sosial:
anak-anak thalassaemia sering dicap “lemah”, “cacat”, atau menjadi korban diskriminasi halus dari
lingkungan dan institusi pendidikan.
Kita Diam Karena Kita Tidak Tahu
Sebagian besar dari kita tidak pernah berpikir bahwa kita bisa menjadi pembawa gen thalassaemia.
Kita tidak tahu karena tidak pernah diperiksa, dan kita tidak diperiksa karena tidak merasa perlu. Ini
adalah lingkaran abai yang membuat thalassaemia terus-menerus diturunkan antar generasi. Di negara
seperti Iran dan Siprus, program nasional skrining pranikah berhasil menekan angka kelahiran
penderita thalassaemia baru hingga hampir nol. Di Indonesia? Skrining genetik belum masuk dalam
kebijakan nasional kesehatan, bahkan untuk pasangan yang hendak menikah.
Lalu mengapa negara seperti kita, dengan kasus thalassaemia tinggi, tidak meniru mereka? Apakah
karena biaya? Apakah karena kurangnya political will? Atau karena penyakit ini tidak cukup “viral”
untuk diperjuangkan?
Thalassaemia dan Wajah Lain Ketimpangan Kesehatan
Thalassaemia mengungkap wajah paling nyata dari ketimpangan sistem kesehatan di Indonesia.
Pasien dari kelas menengah ke atas bisa bertahan lebih lama karena akses obat dan transfusi lebih
baik. Mereka yang lahir di daerah tanpa rumah sakit dengan bank darah aktif? Mereka perlahan hilang
dari statistik—dan dari kehidupan.
BPJS memang menanggung sebagian besar biaya transfusi dan obat, tapi birokrasi yang rumit, antrian
panjang, dan tidak meratanya fasilitas menjadikan “akses” sebagai sekadar ilusi bagi banyak keluarga.
Kita tidak bisa bicara keadilan kesehatan, jika penderita thalassaemia harus menempuh hidup yang 10
kali lebih berat hanya karena lahir di tempat yang salah.
Saatnya Bicara tentang Pencegahan, Bukan Hanya Perawatan
Hari Thalassaemia Internasional seharusnya bukan hanya tentang menyalakan lilin atau mengadakan
donor darah massal. Ia harus menjadi momentum untuk mendorong kebijakan nasional skrining
genetik. Harus ada kampanye yang masif dan sistematis agar setiap orang sadar: menjadi carrier
thalassaemia itu tidak salah, tetapi menikah tanpa tahu status genetik bisa berdampak pada generasi
selanjutnya.
Pendidikan publik, integrasi skrining dalam layanan pranikah, subsidi untuk obat iron chelation, dan
penyebaran fasilitas transfusi yang merata—semuanya adalah langkah nyata yang harus
diperjuangkan. Ini bukan soal romantisme “anak-anak pejuang”, tapi tentang hak hidup yang layak
dan masa depan tanpa penderitaan yang sebenarnya bisa dicegah.
Menolak Menjadi Penonton
Sebagai masyarakat, kita tidak boleh hanya menjadi penonton yang menyumbang darah lalu
melanjutkan hidup seolah semua baik-baik saja. Kesadaran kita harus tumbuh dari empati yang
informatif: mengenal, memahami, dan memperjuangkan mereka yang tak bisa memilih kondisi
genetiknya.
Kita mungkin lahir dengan tubuh yang tidak butuh transfusi. Kita mungkin tidak tahu bagaimana
rasanya tergantung pada darah orang lain. Tapi justru karena itu, kita punya tanggung jawab moral
untuk peduli. Karena jika kita tidak bersuara untuk mereka hari ini, mungkin tak ada yang akan tersisa
dari generasi mereka besok.
Penulis: Alia Dewi Kartika, Mahasiswa S1 Teknik Biomedis Fak. Sains dan Teknologi di Universitas Airlangga