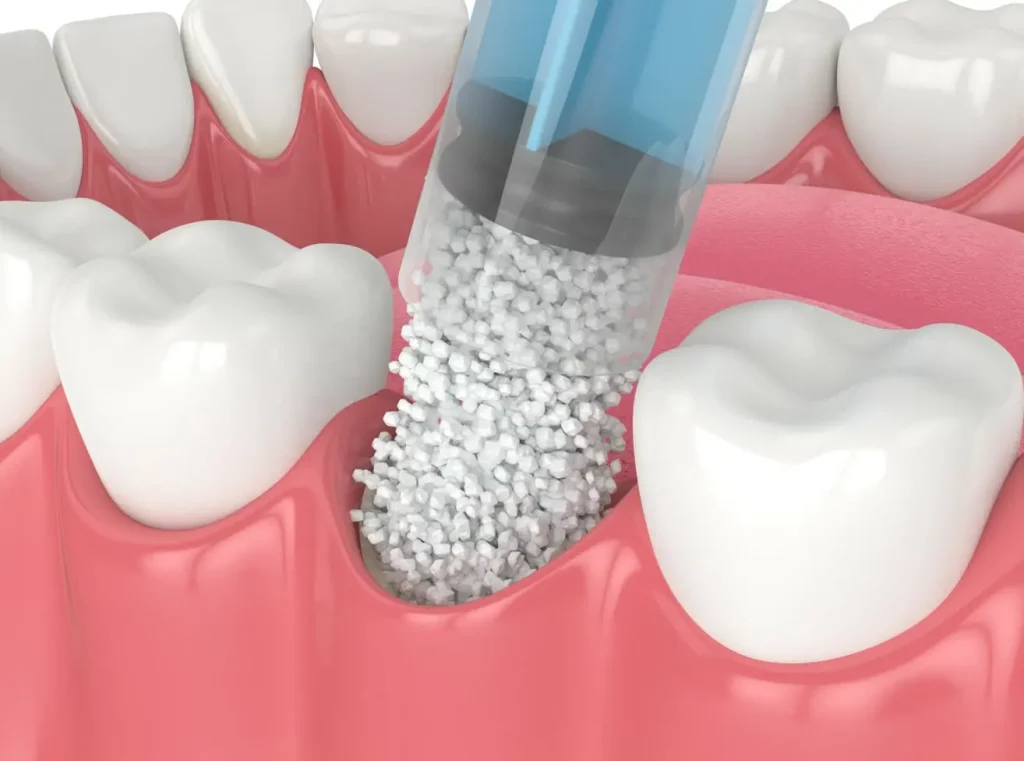
Pola kerusakan tulang alveolar yang terjadi pada kelainan periodontal sangat bervariasi, sehingga tindakan perawatan untuk menangani kerusakan tersebut harus disesuaikan dengan kerusakan yang terjadi. Penatalaksanaan perawatan untuk menghilangkan dan memperbaiki kerusakan tulang akibat kelainan jaringan periodontal ini dapat dilakukan dengan dua teknik yaitu: bedah reseptif dan bedah regeneratif.
Tujuan tindakan bedah reseptif dan regeneratif adalah untuk mengurangi kedalaman poket periodontal dan menurunkan kerusakan akibat bakteri sehingga infeksi periodontal dapat terkontrol. Perbedaan kedua tindakan tersebut adalah bedah reseptif hanya menghilangkan jaringan yang mengalami kerusakan sehingga dapat meningkatkan terjadinya resesi pada regio yang dirawat dan tidak diindikasikan pada regio yang memerlukan estetik, sedang bedah regeneratif berpotensi mengembalikan jaringan periodontal yang hilang dan mempunyai nilai estetik. Konsep regeneratif ini memerlukan beberapa hal untuk mencapai keberhasilan perawatan, yang dikenal dengan tissue engineering triad. Tiga hal yang berperan pada tissue engineering triad ini adalah scaffold, signaling dan cells [2]. Scaffold dalam konsep tissue engineering triad diperoleh dari bahan-bahan yang digunakan sebagai bahan graft, merupakan matrik ekstraseluler dan berfungsi sebagai kerangka kerja untuk mendukung perlekatan dan migrasi sel.
Persyaratan bahan-bahan yang digunakan sebagai graft antara lain: tidak toksik, tidak iritatif dan tidak menimbulkan respons inflamasi yang berlebihan [4]. Berdasarkan asal bahan graft diklasifikasikan sebagai berikut, yaitu autograft, allograft, xenograft dan alloplast. Bahan-bahan graft harus mempunyai struktur yang sama atau mirip dengan jaringan penerima graft serta memiliki kemampuan osteogenik, osteoinduksi maupun osteokonduksi [5].
Regenerasi jaringan periodontal untuk perawatan kerusakan tulang dapat dicapai dengan metode augmentasi, salah satu bahan augmentasi untuk perawatan kerusakan tulang pada jaringan periodontal adalah graft yang berasal dari gigi (tooth-derived bonegraft material/tooth graft). Pada saat ini memang telah banyak tersedia berbagai macam bahan graft yang dipergunakan sebagai bahan augmentasi, tetapi bahan tooth graft dianggap sebagai bahan graft terbaik (gold standard) dan memiliki potensi untuk dikembangkan dalam perawatan kerusakan tulang karena berasal dari gen/spesies yang sama (autogenous) [6].
Bahan graft untuk regenerasi tulang diperoleh dan diproses dari dentin dan sementum gigi. Dentin memiliki komponen anorganik dan organik yang mirip dengan tulang manusia. Dentin juga mengandung bone morphogenetic proteins (BMP) yang menstimulasi diferensiasi stem cell mesenkimal menjadi chondrocytes [7].
Pada penelitian ini, hydroxyapatite sebagai bahan graft berasal dari bagian dentin akar gigi yang telah diekstraksi. Untuk mendapatkan hasil optimal serta aman dalam perawatan kerusakan tulang dengan aplikasi bahan graft, perlu dilakukan uji biokompatibilitas terhadap bahan graft tersebut. Biokompatibilitas adalah kemampuan suatu bahan bila diletakkan di dalam tubuh tidak menimbulkan respon biologis yang merugikan. Biokompatibilitas suatu bahan dapat meliputi derajat sitotoksisitas, mutagenitas dan potensinya dalam menimbulkan keganasan [8,9].
Uji sitotoksisitas adalah salah satu tahap pengujian awal dan penting dilakukan terhadap suatu bahan yang akan dipakai di bidang kedokteran gigi [10]. Uji toksisitas dapat dinilai dalam skor viabilitas dan tujuan dari uji ini adalah untuk mengetahui tingkat toksisitas suatu bahan agar dapat diterima oleh inang, tidak iritan, tidak bersifat karsinogenik dan tidak menimbulkan reaksi alergi [9]. Penelitian ini dilakukan dengan tujuan untuk mengetahui viabilitas hydroxyapatite dari tooth graft terhadap kultur sel osteoblast.
Penelitian ini merupakan studi eksperimental laboratories pada kultur sel osteoblast dengan post only control group design [11]. Sampel diambil dari tooth graft yang berasal dari dentin akar gigi yang telah diekstraksi, selanjutnya disterilisasi dan dibuat dalam ukuran partikel 355–710 µm. Tooth graft adalah bahan graft berasal dari dentin akar gigi yang telah diekstraksi, kemudian diproses deproteinisasi sehingga menyisakan 100% hydroxyapatite dalam bentuk kristal. Dilakukan uji Viabilitas yaitu melihat kelangsungan hidup dari kultur sel osteoblast yang diamati menggunakan metode MTT assay yang dibaca absorbansinya dengan ELISA reader panjang gelombang 595 nm. Sel yang hidup memberi gambaran warna biru keunguan formazan.
Pada penelitian ini dilakukan uji MTT pada kelompok 24 jam dan kelompok 48 jam, masing-masing kelompok adalah kelompok kontrol, kontrol media, perlakuan 8 mg/ml, 4 mg/ml, 2 mg/ml, 1 mg/ml dan 0,5 mg/ml.
Hasil Penelitian
Hasil penelitian terhadap viabilitas tooth graft yang telah dilakukan di Laboratorium Parasitologi Universitas Gajah Mada yang terbagi menjadi kelompok kontrol dan kelompok perlakuan 8 mg/ml, 4 mg/ml, 2 mg/ml, 1 mg/ml dan 0,5 mg/ml pada kultur sel osteoblast dengan menggunakan metode MTT assay diperoleh optical density (OD) dan dilakukan pembacaan dengan Elisa Reader.
Berdasarkan hasil penelitian yang telah dilakukan terhadap sel osteoblast yang dipapar dengan tooth graft memiliki nilai absorbansi (Optical Dencity) yang tinggi, baik pada uji MTT 24 jam dan 48 jam. Absorbansi tertinggi dihasilkan pada kelompok kontrol 48 jam = 0,57 + 0,019502 sedang absorbansi rendah dihasilkan pada kelompok perlakuan 0,5mg/ml 24 jam = 0,475 + 0,009504.
Data yang dihasilkan mempunyai distribusi yang normal, dari uji Oneway Anova didapatkan p = 0,01 (p < 0,05) menunjukkan bahwa ada perbedaan yang signifikan terhadap absorbansi. Post hoc Games-Howell dipergunakan untuk membandingkan tiap kelompok yang mempunyai perbedaan tidak signifikan dan data yang mempunyai perbedaan yang signifikan. Didapatkan hasil tidak ada perbedaan yang signifikan terhadap data yang diperoleh kecuali perbandingan antara kelompok 0,5 mg/ml 24 jam dengan kelompok kontrol 48 jam p = 0,044 dan kelompok 0,5 mg/ml 24 jam dengan kelompok 8 mg/ml 48 jam p =0,015. Viabilitas tertinggi pada kelompok perlakuan 2 mg/ml 24 jam = 101% dan terendah pada kelompok perlakuan 2 mg/ml 48 jam = 92%
Pembahasan
Perawatan di bidang kedokteran gigi tidak akan lepas dari penggunaan bahan-bahan untuk menggantikan bagian dari rongga mulut yang mengalami kerusakan. Setiap bahan yang digunakan haruslah memenuhi beberapa persyaratan, salah satunya adalah biokompatibel atau bahan yang diproduksi tidak boleh memiliki efek yang merugikan / toksis terhadap lingkungan biologis, baik lokal maupun sistemik. Uji klinis untuk mengetahui tingkat toksiksitas suatu bahan adalah uji viabilitas. Viabilitas adalah kemampuan untuk hidup setelah diberikan suatu perlakuan-perlakuan tertentu. Uji viabilitas pada umumnya digunakan untuk menilai tingkat biokompatibilitas suatu bahan. Salah satu metode untuk menilai viabilitas suatu bahan tersebut adalah dengan uji enzimatik dengan pereaksi MTT assay.
Pengujian viabilitas hydroxyapatite dari tooth graft dilakukan terhadap kultur sel osteoblast, hal ini berdasarkan peranan sel osteoblast sebagai sel yang bertanggung jawab untuk osteogenesis dan pembentukan matrik tulang pada proses remodeling tulang [18,19]. Pengaplikasian secara klinis hydroxyapatite dari tooth graft pada tindakan bedah periodontal regeneratif akan diletakkan pada daerah tulang yang mengalami kerusakan dengan tujuan agar mempercepat terjadi proses regenerasi jaringan tulang/prossesus alveolaris [20].
MTT assay merupakan metode untuk mengetahui viabilitas suatu sel dengan pemeriksaan colorimetri aktivitas metabolik sel yang viabel. Data hasil penelitian eksperimental mengenai viabilitas hydroxyapatite dari tooth graft pada kultur sel osteoblast didapatkan dengan cara kuantitatif yaitu dengan melihat persentase jumlah sel yang hidup dalam kultur. Persentase sel yang hidup dapat diketahui dari hasil pengukuran densitas optik pada masing-masing kelompok [21].
Pada perhitungan hasil penelitian terhadap sel osteoblast, terdapat perbedaan viabilitas pada masing-masing kelompok perlakuan. Sebagai bahan rujukan parameter toksisitas suatu bahan digunakan standar Telli, yang menyatakan bahwa suatu bahan dikatakan tidak toksik apabila persentase sel hidup setelah terpapar bahan tersebut lebih dari 50% [9,22]. Didapatkan hasil yang tinggi pada viabilitas sel yang telah dipapar hydroxyapatite dari tooth graft selama 24 jam dan 48 jam dengan beberapa konsentrasi, viabilitas sel berkisar antara 92% sampai dengan 101% dibandingkan dengan kelompok kontrol, sehingga dapat dikatakan bahwa tidak toksik.
Perbedaan viabilitas rata-rata kelompok perlakuan 24 jam dan 48 jam tidak ditemukan suatu perbedaan yang signifikan dibandingkan dengan kelompok kontrol. Hal ini kemungkinan disebabkan bahwa viabilitas, proliferasi dan diferensiasi tidak hanya dipengaruhi komposisi kimia dari hydroxyapatite dari tooth graft tetapi ada beberapa faktor, antara lain porositas dan kekasaran dari hydroxyapatite dari tooth graft serta dipengaruhi juga oleh pH media. Porositas bahan graft akan berpengaruh terhadap pembentukan sel-sel pembuluh darah baru, kekasaran permukaan bahan graft mempengaruhi perlekatan sel osteoblast [18,23].
Tooth graft tidak memiliki efek toksik karena kandungan di dalamnya berupa hydroxyapatite yang mempunyai kemampuan untuk meregenerasi jaringan. Hydroxyapatite merupakan senyawa anorganik yang memiliki struktur hexagonal Ca10(PO4)6(OH)2 atau Ca5(PO4)3(OH). Hydroxyapatite ditemukan di matriks tulang dan gigi dan berfungsi untuk memberikan rigiditas pada struktur tersebut. Hydroxyapatite juga bersifat bioaktif dengan kemampuan membentuk ikatan langsung dengan tulang. Bahan tersebut dapat ditemukan dalam tubuh manusia, maka hydroxyapatite dari tooth graft tidak memiliki efek toksik.
Penulis: Prof. Dr. Chiquita Prahasanti S, drg., Sp.Perio.
Baca juga: Scaffold PCL/HAP dari Cangkang Kepiting Biru