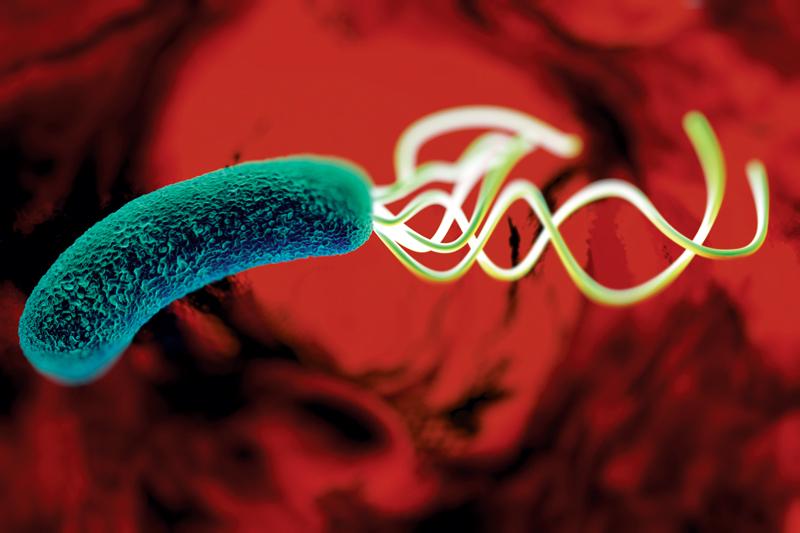
Helicobacter pylori adalah bakteri patogen yang telah menginfeksi manusia secara global dan memicu masalah kesehatan berupa tukak lambung serta kanker lambung. Untuk menangani hal tersebut, pada tahun 2013 pemerintah Jepang memperluas cakupan asuransi kesehatan mereka dengan memberikan terapi pemberantasan atau eradikasi H. pylori ke semua orang yang terindikasi maag atau gastritis. Hasil dari adanya program tersebut adalah kematian akibat kanker lambung di Jepang menurun secara bertahap. Terapi eradikasi dengan agen antimikroba sedang dilakukan di banyak negara di seluruh dunia.
Namun, terdapat permasalahan utama dalam upaya eradikasi tersebut yaitu resistensi antibiotik. Dilaporkan bahwa 10 juta orang akan meninggal akibat infeksi yang resistan terhadap antimikroba pada tahun 2050. Jumlah tersebut diperkirakan melebihi jumlah kematian akibat kanker. World Health Organization (WHO) mencatat bahwa H. pylori yang resisten terhadap klaritromisin sangat membutuhkan penelitian dan pengembangan obat baru pada tahun 2017. Namun, sebagian besar pedoman pengobatan infeksi H. pylori di seluruh dunia masih merekomendasikan terapi eradikasi tanpa memperhatikan resistensi antimikroba.
Strategi Pemberantasan H. pylori
Berdasarkan permasalahan tersebut, peneliti dari Oita University, Jepang membuat sebuah tinjauan pustaka mengenai strategi pemberantasan H. pylori di tengah meningkatnya ancaman resistensi antibiotik yang berhasil terbit di Journal of Gastroenterology Hepatology. Peneliti membuat tinjauan tersebut untuk memberikan wawasan mengenai perkembangan pengobatan H. pylori dan menyoroti perlunya perubahan paradigma dalam pendekatan untuk memerangi infeksi bakteri yang persisten. Adapun hal – hal pokok yang dituliskan dalam tinjauan tersebut adalah: 1) eksplorasi mekanisme resistensi antibiotik H. pylori dan menyoroti pentingnya eradikasi berbasis kerentanan, 2) perlunya pendekatan inovatif untuk memerangi patogen yang semakin tangguh ditengah meningkatnya prevalensi strain yang resisten terhadap antibiotik, 3) skrining massal sebagai strategi pencegahan untuk deteksi dini dan intervensi, 4) pencarian alternatif yang menjanjikan untuk terapi pemberantasan H. pylori seperti vaksinasi.
Antibiotic Susceptibility Test
Infeksi H. pylori harus diberantas serupa dengan infeksi lainnya dan untuk meningkatkan efektivitas eradikasi serta mengurangi penyebaran kasus resistensi antimikroba, disarankan untuk mempertimbangkan pengobatan H. pylori di seluruh rumah sakit dengan mengikuti prinsip pengelolaan antimikroba dan pengobatan berbasis kerentanan langsung atau tidak langsung. Sebagaimana ditentukan dengan antibiotic susceptibility test (ASTSs). Namun, ASTs untuk H. pylori saat ini belum tersedia di banyak negara. Akibatnya, strategi pengobatan untuk H. pylori cukup bervariasi, menyebabkan peningkatan tingkat resistensi, kegagalan pengobatan, dan penggunaan antibiotik yang tidak perlu.
ASTs dapat diadaptasi untuk memanfaatkan metodologi molekuler yang sudah ada sehingga, dapat secara efektif mencegah pembentukan dan penyebaran AMR. Terdapat dua jenis ASTs yaitu: ASTs berbasis kultur dan molekuler. Metode berbasis molekuler memberikan beberapa keunggulan antara lain: memberikan hasil yang cepat, efektif dari segi biaya. Sehingga cocok untuk mengevaluasi banyak sampel, dan lebih sederhana. Adapun ASTs berbasis molekuler yang biasa digunakan adalah Polymerase chain reaction test (PCR) dan Next Generation Sequencing (NGS).
Keberlanjutan revolusi dalam pengobatan pemberantasan H. pylori sangat penting dalam menghadapi meningkatnya kasus resistensi. Sehingga memerlukan peralihan perawatan ke arah pemberantasan yang dipersonalisasi dan berbasis kerentanan. Kemampuan adaptasi H. pylori yang tinggi merupakan tantangan besar dan memerlukan solusi yang inovatif. Skrining secara luas merupakan strategi penting untuk mengidentifikasi infeksi lebih dini, memungkinkan intervensi yang ditargetkan dan mengurangi risiko komplikasi.
Pengobatan Alternatif
Selain itu, eksplorasi pengobatan alternatif untuk pencegahan penyakit ulkus peptikum dan kanker lambung seperti vaksinasi dan identifikasi individu secara spesifik berdasarkan faktor virulensi dan faktor terkait pejamu merupakan sebuah harapan. Berkembangnya pemahaman tentang patogenesis H. pylori dan pilihan pengobatan memerlukan upaya kolaboratif dari para peneliti, dokter, dan pejabat kesehatan masyarakat. Revolusi yang sedang berlangsung dalam pengobatan antibiotik H. pylori menandakan perubahan paradigma menuju pendekatan yang dipersonalisasi, efektif, dan berkelanjutan untuk mengatasi masalah global yang terus-menerus menjadi tantangan kesehatan.
Artikel lengkap dapat diakses di: https://doi.org/10.1111/jgh.1652
Baca juga: Prevalensi pada Ulkus dan Perforasi Lambung Duodenum